Plumas de insulina y seguridad del paciente ingresado: ¿despilfarro o necesidad?
La insulina es un medicamento de alto riesgo (1) con una prevalencia elevada de errores de medicación en los pacientes ingresados (2). Por ello, desde hace muchos años, varios organismos internacionales de seguridad del paciente (ISMP (3), The Joint Commission (4), etc.) recomiendan la implantación de diversas estrategias para disminuir estos incidentes hospitalarios (que recordamos, son prevenibles).
Una de estas estrategias es el uso individual e intransferible de las plumas precargadas de insulina para administración subcutánea (SC). Es decir, usar cada pluma en un único paciente que requiera de insulina SC.
No debemos olvidar que la hiperglucemia es un hallazgo común en pacientes hospitalizados (12,4-25%) y que hasta un tercio de los que la presentan, no tienen diagnóstico previo de diabetes (5). La hiperglucemia, además de ser un marcador de gravedad, conlleva importantes efectos adversos que influyen en el pronóstico, incluido el incremento de la mortalidad, de las tasas de infección y estancia hospitalaria (6). De ahí la importancia de consensuar protocolos para mejorar la atención del paciente con diabetes en el hospital (como por ejemplo el de éste enlace, propuesto por el Grupo de Diabetes de la Sociedad Andaluza de Endocrinología, Diabetes y Nutrición).
Debido a la información sensacionalista y poco rigurosa que ha circulado por Twitter y algunos periódicos digitales nacionales recientemente, desde STOP Errores de Medicación (SEM) nos hemos vistos obligados a aclarar las posibles confusiones derivadas de dicha información, ya que consideramos que son erróneas y van en contra del fomento de una adecuada cultura de seguridad con uso de los medicamentos.
Por ello, para la redacción de esta entrada contamos con diversos punto de vista expertos, como el de la Dra. Elena Dios (endocrinóloga del Hospital Virgen del Rocío), Ana Gómez Pérez y Marisa Amaya (enfermeras especialistas en educación diabetológica del Hospital Regional de Málaga y del Hospital Punta de Europa de Algeciras respectivamente), además del equipo de SEM.
Errores de Medicación con Insulina: graves, frecuentes y prevenibles.
Los errores de medicación relacionados con el uso de insulina son frecuentes y muy graves (7) debido a su facilidad para causar daño severo a los pacientes, ya sea por una sobredosificación que provoque una hipoglucemia severa, (pudiendo incluso ser mortal) o una infradosificación que disminuya la efectividad de un tratamiento urgente en una patología como puede ser la hiperglucemia hiperosmolar, entre muchos otros.
Estos errores pueden originarse en cualquier etapa del circuito del medicamento, ya sea por una prescripción confusa, una dispensación de una presentación comercial diferente, una manipulación inadecuada de la insulina, o su administración a un paciente equivocado. Eso sí, los más habituales suelen ser aquellos relacionados con la dosis de insulina (más de la mitad) (8).
Tras el estudio de estos errores por parte de expertos y organizaciones internacionales que velan por la seguridad del paciente, tres cosas quedan claras: que estos errores ocurren en el entorno hospitalario con bastante frecuencia, que pueden ser muy graves y que son prevenibles con la implantación de diversas estrategias de seguridad (9).
A modo de resumen, os mencionamos algunas de estas estrategias preventivas y acciones recomendadas para disminuir los errores con insulina en el ámbito hospitalario (3):
- Limitar la variedad de presentaciones comerciales de insulina.
- Unificar la concentración a 100 UI/mL (evitar, salvo casos excepcionales, el uso de insulinas con concentraciones diferentes a 100 UI/ml).
- Desarrollar protocolos estandarizados de insulinización en el paciente hospitalizado.
- Evitar el uso de abreviaturas en la prescripción y las órdenes verbales de insulina, en la medida de lo posible.
- Utilizar una nomenclatura estándar para prescribir insulina, preferiblemente en formato electrónico.
- Obligatoriedad de una doble verificación en la dispensación, realización de cálculos y administración de insulina.
Cabe destacar, que cuando hablamos de medicamentos de alto riesgo, donde las consecuencias de un error son potencialmente mortales, toda estandarización de estrategias preventivas que implique la reducción de la variabilidad de la práctica clínica son siempre buenas ideas para gestionar eficientemente el riesgo de este tipo de errores.
En este artículo nos vamos a centrar únicamente en los errores derivados de la manipulación y preparación de insulina SC en pacientes ingresados en plantas de hospitalización, ya que ha sido el motivo de creación de este artículo. Hacer una revisión completa sería una lectura muy larga para vosotros (aún así, si queréis más información sobre errores de medicación con insulina nos lo podéis decir en los comentarios o por Twitter y lo valoraremos en un futuro cercano, prometido.
Uso de plumas de insulina en un mismo paciente ingresado ¿Porqué?
Para aquellas personas que no están muy familiarizadas con el uso de insulina SC en los hospitales, nos gustaría dejar claro que existen varias formas de administrarla en aquellos pacientes que la requieran durante un ingreso hospitalario:
1. Uso de viales de insulina regular de 10 mL (100 UI/mL) con jeringas y agujas de un solo uso, para administración subcutánea.
Consiste en la utilización de un vial multidosis de insulina regular (ver foto) que contiene un total de 1000 UI de insulina, del que se extrae el volumen prescrito con una jeringa y aguja desechable, para ser administrado directamente al paciente por vía SC (o intravenosa). La razón de ser de estos viales de insulina se basa en que posibilita la optimización de su contenido entre varios pacientes, sobre todo durante la atención hospitalaria.
Esta era la manera clásica de proceder en las plantas de hospitalización antes de que se empezaran a publicar estudios destacando un aumento de errores de medicación derivados del uso de estos viales multidosis de insulina (10).
Estos incidentes son muy variopintos (11), registrándose desde errores de cálculo en la dosis de insulina, administración de 10 veces la dosis de insulina (un vial completo) hasta la confusión del principio activo “Insulina” por “Heparina”, entre otros.
Otros inconvenientes que conlleva el uso de estos viales son los relacionados con la manipulación (necesidad de purgar la jeringa y mayor posibilidad de pinchazo accidental a la enfermera que administra).
A día de hoy, las jeringuillas disponibles tienen características que no las hacen idóneas para la administración de insulinas ya qu, aunque tienen distinta capacidad (30 UI, 50 UI y 100 UI), no todas usan la misma escala. En el caso de la jeringuilla de 30 UI cada raya corresponde a media unidad, en la jeringuilla de 50 UI cada raya corresponde a 1 UI y en la de 100 UI cada raya corresponde a 2 UI. Todo ello sin mencionar que todas ellas llevan incorporadas agujas de 8 mm y de 12,7 mm, longitud que favorece el riesgo administrar la insulina en el tejido muscular con el peligro de hipoglucemias que conlleva esta práctica.
Más allá de la precisión en la dosificación, su conveniencia, la facilidad de uso y una menor tasa de errores de medicación, las plumas de insulina SC ofrecen otras ventajas frente al uso de los viales en el ámbito hospitalario, entre ellas:
- Cada pluma está pre-etiquetada por el fabricante con el nombre y la concentración de insulina, mientras que las jeringas para administrar insulina a partir de viales no (y no se suele hacer).
- Cada pluma se etiqueta fácilmente en planta con el nombre del paciente, acción que se realiza sólo una vez, no como con las jeringas.
- La pluma proporciona insulina en una forma lista para la administración.
- Se necesita menos tiempo para preparar y administrar la insulina.
- Menor desperdicio de plástico (jeringas).
- El coste económico de las plumas para los hospitales es mucho más reducido que el habitual de las farmacias comunitarias debido a diferentes motivos, incluso en ocasiones el precio de cada pluma puede ser cercano a 0€. Por este motivo, si analizamos únicamente los costes directos de los medicamentos y material fungible, los viales pueden resultar incluso más caros que las plumas.
- Poder planificar el alta desde el ingreso y reforzar educación terapéutica. El alta hospitalaria constituye un período especialmente vulnerable para la seguridad farmacológica del paciente insulinizado, más si asocia otras patologías crónicas. El uso de plumas de insulina en el hospital facilita la educación en su uso por el paciente y la familia. El papel de la enfermera se considera esencial en el proceso del alta, junto la coordinación con atención primaria (12).
- Uso de agujas de seguridad. Según el estudio realizado por WISE (Workshop on injection Safety in Endocrinology), realizado en 14 países, el 38,9% de los enfermeros españoles participantes en el estudio, reconocieron haber sufrido una lesión por pinchazo en el momento de administrar una inyección de insulina a un paciente diabético. Esta lesión se produce al reencapuchar la aguja (agujas convencionales) en el 29,5% de los casos. El uso de agujas de seguridad con las plumas, minimizan este riesgo (13).
Por todas estas potenciales oportunidades de error mencionadas y otros motivos que no son económicos, como por ejemplo un reporte de mayor dolor con jeringas que con las plumas, actualmente los viales de insulina regular se reservan para la administración intravenosa en perfusión continua, indicada en aquellos casos de hiperglucemias graves que requiera un tratamiento urgente por descompensación metabólica (cetoacidosis o hiperglucemia hiperosmolar), asociada a NP (nutrición parenteral), protocolos perioperatorios, o durante el parto en diabetes pregestacional y gestacional.
Por tanto, podemos decir que el uso sistemático de los viales de insulina para administración SC en pacientes ingresados está desaconsejado y en desuso, debido a un mayor riesgo de errores de medicación y otros motivos como los señalados anteriormente.
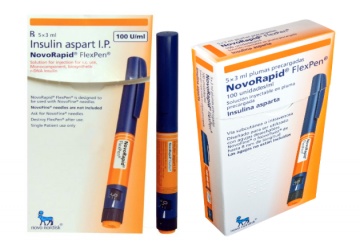
2. Uso de “plumas” de 3 mL con diferentes tipos de insulina y concentración, para administración subcutánea.
En este otro caso, se utiliza una presentación comercial diferente, un dispositivo de forma alargada (ver foto) llamada pluma o bolígrafo (“pen” en inglés), la cual contiene la insulina en un cartucho de 3 mL usualmente a la misma concentración que el vial multidosis (100 UI/mL), aunque existen comercializadas presentaciones al doble (200 UI/ml) e incluso e triple (300 UI/mL) de concentración. Estas plumas tienen como finalidad facilitar la autoadministración de insulina a la persona que la precisa en el entorno domiciliario, por lo que cabe destacar que no están optimizadas para el uso hospitalario.
A pesar de que las plumas de insulina también son susceptibles de desencadenar errores de medicación, está globalmente aceptado que éstas ofrecen un método de administración más seguro y efectivo desde el punto de vista de la precisión de dosificación y aceptación por parte de los pacientes, en comparación con los viales y jeringas de insulina convencionales de un solo uso.
En este caso podemos diferenciar a su vez hasta 3 posibilidades distintas a la hora de manipular y administrar la insulina:
2.A) Uso de las plumas de insulina SC para la administración directa a varios pacientes (evidentemente cambiando la aguja en cada administración).
Debido a que cada pluma puede contener numerosas dosis de insulina (ya que contiene 300 UI en total), esta práctica era bastante habitual antiguamente ya que se optimizaba la utilización de la insulina, no desechándose la pluma cuando el paciente abandonaba el hospital.
Sin embargo, desde hace varios años esta es una práctica desaconsejada por organismos internacionales tan relevantes como la FDA, el ISMP o el Center for Disease Control (CDC)(14), después de que se hayan dado casos en Estados Unidos de transmisión de infecciones víricas debido al reflujo sanguíneo que se puede producir al cartucho tras la administración SC de insulina. Varios estudios han encontrado desde hemoglobina (4%) hasta células epiteliales (58%) dentro del contenido de los cartuchos (15,16). Esta evidencia es la que ha permitido conocer que las plumas de insulina pueden contaminarse y actuar potencialmente como fuente de transmisión de enfermedades infecciones ocasionadas por virus como el de la Inmunodeficiencia Humana (VIH) o las Hepatitis B (VHB) o C (VHC).
Tanto es así, que la FDA (17) recomienda desde 2015 que se incluya en el etiquetado de la pluma la leyenda “For single patient use only”. Como vemos en las fotos de debajo, EEUU si ha implantado esta frase en las plumas, mientras que en España todavía no.
Así mismo, también en España, el organismo de Seguridad del Medicamento más importante (ISMP-España) ha mostrado su preocupación respecto al riesgo del uso de las plumas de insulina para más de un paciente hospitalizado. Entre las recomendaciones para el uso seguro de plumas de insulina en centros sanitarios, se encuentran (18):
- No asumir que los profesionales sanitarios conocen la recomendación de no usar plumas de insulina en distintos pacientes. Se debe informar, educar y formar continuamente en materia de seguridad del paciente a aquellos profesionales sanitarios que se encuentran dentro del circuito del medicamento.
- Realizar controles periódicos para revisar el uso que se hace de las plumas de insulina en cada centro.
- Etiquetar sobre el cuerpo de cada pluma los datos identificativos de cada paciente y la fecha de la primera administración, incluyendo aquellas que los pacientes aporten desde su domicilio. No se deben utilizar plumas usadas y sin etiquetar.
Campañas como la realizada en EEUU por el CDC y el Safe Injection Practices Coalition (SIPC) “One and Only” insisten en la importancia del uso individual de las plumas de insulina y aportan información y recursos on line públicos para promoverla y difundirla (19).
CONCLUSIÓN: Nunca compartir plumas de insulina entre pacientes, ni si quiera cambiando de aguja.
2.B) Uso de las plumas de insulina SC a modo de “vial multidosis” para varios pacientes
Es un método de aprovechamiento del contenido de la pluma, en el cual se utiliza una jeringa y aguja estéril de un solo para perforar desde el exterior la capa que separa el líquido de la pluma, extraer el volumen prescrito y administrarlo al paciente, para posteriormente desechar la jeringa con la aguja y almacenar la pluma para un uso posterior (recordatorio: las plumas sin abrir se guardan en nevera, pero una vez usadas deben almacenarse fuera de nevera, hasta 30 días).
Es cierto que en este caso no habría riesgo de transmisión de enfermedades infecciosas como en el caso anterior (VIH, VHC, etc), pero tenemos que tener en cuenta que las plumas no son dispositivos diseñados para ese uso, por lo que cabe la posibilidad de que el contenido del cartucho se altere tras ser pinchado en repetidas ocasiones, o directamente quede dañado.
Por otro lado, las burbujas de aire que quedan en el cartucho después de la aspiración de parte de la insulina con una aguja pueden provocar errores de dosificación o una inyección de aire si la pluma no se purga y es usada para administrar una dosis posteriormente (20).
Es necesario recordar también, que a diferencia de los viales, en las plumas no se genera vacío, por lo que el perforado continuo del caucho de la pluma podría conllevar un aumento del aire en el dispositivo con la consiguiente pérdida de esterilidad y aumento del riesgo de contaminación.
Cabe destacar, que los fabricantes de plumas no recomiendan extraer la insulina del cartucho a menos que exista una emergencia y la pluma no funcione correctamente. Por ello, el uso de las plumas de insulina como si fuera un vial no está recogido en ninguna ficha técnica, si estando especificado claramente en algunas que “No use una jeringa para extraer insulina de su pluma” (21).
Además de todo lo anterior, en 2016 el National Health Service (NHS) (22) publicó una nota de seguridad alertando sobre la posibilidad de daños graves y muerte debido a la extracción de insulina a partir de las plumas, sobre todo ocasionado por la variedad en la concentración de insulina. Esta circunstancia constituye el mayor riesgo para el paciente de esta práctica. En este video del NHS queda un poco más claro el motivo.
Queda claro por tanto, que utilizar las plumas a modo de vial para extraer de ella monodosis de insulina es una práctica no recomendable.
2.C) Uso individual de plumas de insulina en pacientes ingresados (One pen, one person).
Una vez descartado el uso sistemático de los viales de insulina debido a un mayor riesgo de errores de medicación, y en vistas que las plumas no se deben compartir entre pacientes ni usar como viales para extraer la insulina, la única posibilidad restante es el uso individual e intransferible de las plumas.
A pesar de la complejidad en la implementación de esta estrategia en los hospitales y sus desventajas (23), que comentaremos a continuación, es la que actualmente tiene una mejor acogida entre los organismos encargados de establecer recomendaciones sobre seguridad del paciente y del medicamento.
Entonces, ¿Cuál es el problema con que todos los hospital de España usen plumas de insulina por paciente?
Para entender la parte negativa de la implantación de esta estrategia global de seguridad, cabe destacar que:
- Un control estricto de la glucemia en el contexto hospitalario garantiza una menor tasa de complicaciones y menor estancia hospitalaria. Los pacientes con hiperglucemia al ingreso (>140 mg/dL) o con diabetes conocida deben ser incluidos en un protocolo de insulina SC (plumas) para disminuir la glucosa en sangre, independientemente de si este paciente la usaba en su domicilio (paciente insulinodependiente) o no (paciente no insulinodependiente). Estas suelen ser recomendaciones que quedan recogidas en los protocolos de insulinización de cada hospital (Ejemplo del Hospital Regional de Málaga SC e IV).
- Cuando un paciente diabético ingresa en un hospital se suele retirar la medicación oral antidiabética (antidiabéticos orales), por lo que puede haber mayor fluctuación de la glucemia durante el ingreso. El control ideal y aconsejable del paciente con hiperglucemia en el hospital se debe llevar a cabo con insulina. En la actualidad, se considera que el esquema intensivo, basal-bolo, es el más fisiológico, efectivo y seguro.
- No existen comercializadas en España plumas con una cantidad de insulina menor a 300 UI. Por tanto, en el hospital no se puede usar insulina en “monodosis”.
- En el caso de que se haya usado una pluma de insulina en un paciente insulinodependiente, ésta será la que usualmente se administraba en su domicilio, debe ofrecerse al paciente cuando recibe el alta para no desecharla. Si es un paciente de reciente diagnóstico, se suele prescribir al alta la misma pluma de insulina con la que ha estado controlado durante el ingreso, y que será además con la que se realice la educación diabetológica (así no hay desaprovechamiento de plumas de insulina en ninguno de los dos casos).
- El precio de las plumas de insulina es variable entre hospitales de una comunidad autónoma a otra, e incluso entre hospitales dentro de una misma provincia. En cualquier caso, este precio es bastante inferior al precio de compra de las farmacias comunitarias e incluso las cooperativas de medicamentos (PVL). Además de esto, debido a varios motivos este precio tiende a disminuir más todavía (4-5 €), pudiendo incluso llegar a ser menor en algunos hospitales españoles.
A pesar de ser una práctica subóptima por el desperdicio de insulina, actualmente el uso individual de plumas de insulina es la única alternativa válida desde el punto de vista de la seguridad del paciente.
Debido a que las plumas se utilizan también en pacientes no insulinodependientes durante el ingreso, es muy cierto que puede darse el caso de que la pluma utilizada no sea necesaria al alta, y ésta sea desechada con prácticamente la totalidad de insulina dentro del cartucho, de ahí que se haya hablado de “despilfarro” hospitalario de litros de insulina en varios medios. Pero, ¿Es esto cierto?
Teniendo en cuenta que no existe una pluma alternativa comercializada en España con menor cantidad de insulina, el único posible punto de mejora es que a los pacientes no insulinodependientes que requieran insulina ésta se les sea administrada a través de los viales, los cuales ya hemos visto que es una solución menos segura (y en ocasiones incluso más cara).
Desde el punto de vista económico hospitalario, sería recomendable estudiar el gasto en “insulina inutilizada” derivado de esta práctica, el cual dependería exclusivamente del precio de compra de las plumas y las agujas (aunque sus implicaciones puedan trascender del gasto hospitalario).
En cualquier caso, y a falta de estudios concretos, podemos intuir que el coste diario por paciente del desperdicio no es muy significativo debido a los bajos costes de cada pluma.
Por otro lado, también son destacables otras consideraciones negativas de esta práctica, ya que tiene un trasfondo ético (estamos desechando insulina mientras en otros países la necesitan) e incluso ecológico (desperdicio de plástico).
Y por último, pero no menos importante, cabe destacar que los pacientes (que algo tendrán que decir también) cuando son preguntados por el método de administración de insulina preferido, éstos responden que las plumas (24,25).
Conclusiones
En el ámbito hospitalario público, el cual se mantiene gracias a los impuestos que todos aportamos, es obligatorio por parte de todos los profesionales sanitarios concienciarnos sobre el gasto sanitario para optimizar la atención que ofrecemos a nuestros pacientes. Por ello, analizar y cuestionar si hay una forma de hacer mejor las cosas o más eficiente debería ser siempre bienvenido.
Sin embargo, cuando hablamos de Seguridad del Paciente, eje básico de la calidad asistencial de los sistemas sanitarios, ese gasto se considera una inversión necesaria para que esa calidad siga existiendo (siempre y cuando sea razonable).
Para finalizar, a modo de reflexión, nos gustaría hacer un llamamiento a la responsabilidad que tenemos los profesionales sanitarios en redes sociales, especialmente cuando hablamos de medicamentos y seguridad, ya que cualquier desinformación, bulo o #fakenew puede atentar directamente contra la cultura de seguridad del paciente, objetivo número uno que todos los profesionales deberíamos perseguir.
Bibliografía
- Lista de Medicamentos de Alto Riesgo. ISMP-España. Septiembre 2012. Disponible en: http://www.ismp-espana.org/ficheros/Medicamentos%20alto%20riesgo%202012.pdf (último acceso 7 de Diciembre de 2019).
- Taylor JE, Campbell LV, Zhang L, Greenfield JR. High diabetes prevalence and insulin medication errors in hospital patients. Internal Medicine Journal 2018;48:1529–32. https://doi.org/10.1111/imj.14124.
- 2017 ISMP Guidelines for Optimizing Safe Subcutaneous Insulin Use in Adults. Disponible en:https://www.ismp.org/sites/default/files/attachments/2018-09/ISMP138D-Insulin%20Guideline-091318.pdf (último acceso 7 de Diciembre de 2019).
- Joint Commission Center for Transforming Healthcare’s. Safe and Effective Use of InsulinSafe and Effective Use of Insulin. https://www.centerfortransforminghealthcare.org/improvement-topics/safe-and-effective-use-of-insulin (último acceso 10 de Diciembre de 2019).
- Clement S, Braithwaite SS, Magee MF, Ahmann A, Smith EP, Schafer RG, et al.; American Diabetes Association Diabetes in Hospitals Writing Committee. Management of diabetes and hyperglycemia in hospitals. Diabetes Care. 2004;27:553–91.
- G.E. Umpierrez, S.D. Isaacs, N. Bazargan, X. You, L.M. Thaler, A.E. Kitabchi. Hyperglicemia: an independent marker of in-hospital mortality in patients with undiagnosed diabetes. J Clin Endocrinol Metab, 87 (2002), pp. 978-982.
- Dooley MJ, Wiseman M, McRae A, Murray D, Van De Vreede M, Topliss D, et al. Reducing potentially fatal errors associated with high doses of insulin: a successful multifaceted multidisciplinary prevention strategy. BMJ Quality & Safety 2011;20:637–44. https://doi.org/10.1136/bmjqs.2010.049668.
- Patient Safety Authority. Medication errors with the dosing of insulin: problems across the continuum. Pa Patient Saf Advis. 2010; 7, 9–17 [cited 2018 Feb 15]. Disponible en: https://collections.nlm.nih.gov/master/borndig/101567373/Medication%20errors%20with%20the%20dosing%
- Prescrire Editorial Staff. Insulin use: preventable errors. Prescrire Int 2014;23:14–7.
- Trimble AN, Bishop B, Rampe N. Medication errors associated with transition from insulin pens to insulin vials. American Journal of Health-System Pharmacy 2017;74:70–5. https://doi.org/10.2146/ajhp150726.
- Institute for Safe Medication Practices. ISMP medication safety alert: a clinical reminder about the safe use of insulin vials (February 21, 2013). https://www.ismp.org/resources/clinical-reminder-about-safe-use-insulin-vials (último acceso 7 de Diciembre de 2019).
- Documento de consenso sobre el tratamiento al alta hospitalaria del paciente con hiperglucemia Med Clin (Barc). 2012;138(15):666.e1–666.e10https://doi.org/10.1016/j.medcli.2012.02.019.
- Strauss K. WISE recommendations to ensure the safety of injections in diabetes. Diabetes & Metabolism 2012;38:S2–8. https://doi.org/10.1016/S1262-3636(12)70975-8.
- Centers for Disease Control and Prevention. CDC clinical reminder: insulin pens must never be used for more than one person (January 2012). https://www.cdc.gov/injectionsafety/clinical-reminders/insulin-pens.html (último acceso 7 de Diciembre de 2019).
- Sonoki K, Yoshinari M, Iwase M, Tashiro K, Iino K, Wakisaka M, Fujishima M. Regurgitation of blood into insulin cartridges in the pen-like injectors. Diabetes Care. 2001;24(3):603-4. Disponible en:https://www.ncbi.nlm.nih.gov/pubmed/11289490 (último acceso 7 de Diciembre de 2019).
- Floch JPL, Lange F, Herbreteau C, Perlemuter L: Biologic material in needles and cartridges after insulin injection with a pen in diabetic patients. Diabetes Care 21:1502–1504, 1998.
- FDA Drug Safety Communication: FDA requires label warnings to prohibit sharing of multi-dose diabetes pen devices among patients. FDA 2019 (último acceso 7 de Diciembre de 2019). https://www.fda.gov/drugs/drug-safety-and-availability/fda-drug-safety-communication-fda-requires-label-warnings-prohibit-sharing-multi-dose-diabetes-pen.
- “Continúa la preocupación sobre el riesgo de que se utilicen las plumas de insulina para más de un paciente”. Recomendaciones para la prevención de errores de medicación.Boletín nº 36 (Junio 2013). ISMP-España. Disponible en: http://www.ismp-espana.org/ficheros/Boletin%2036%20%28Junio%202013%29.pdf (último acceso 8 de Diciembre de 2019).
- One and Only Campaign | Injection Safety | CDC. 2019. https://www.cdc.gov/injectionsafety/one-and-only.html (accessed December 8, 2019).
- Grissinger M. Avoiding Problems With Insulin Pens In the Hospital. P T 2011;36:615–6.
- PROSPECTO Toujeo 300 unidades/ml solucion inyectable en pluma precargada. https://cima.aemps.es/cima/dochtml/p/100133034/P_100133034.html (último acceso 7 de Diciembre de 2019).
- NHS England » Risk of severe harm and death due to withdrawing insulin from pen devices. n.d. https://www.england.nhs.uk/2016/11/risk-severe-harm-and-death-withdrawing-insulin-pen-devices/ (último acceso 8 de Diciembre de 2019).
- Ho S, Stamm R, Hibbs M, Yoho M, Regli SH, Lorincz I. Is One-Pen, One-Patient Achievable in the Hospital? A Quality Improvement Project to Reduce Risks of Inadvertent Insulin Pen Sharing at a Large Academic Medical Center. Jt Comm J Qual Patient Saf 2019;45:814–21. https://doi.org/10.1016/j.jcjq.2019.09.002.
- Chen HS, Hwu CM, Kwok CF, Yang HJ, Shih KC, Lin BJ y cols. Clinical response and patient acceptance of a prefilled, disposable insulin pen injector for insulin-treated diabetes. Zhonghua Yi Xue Za Zhi (Taipei) 1999; 62:455-460 .
- D´Eliseo P, Blaauw J, Milicevic Z, Wyatt J, Ignaut DA, Malone JK. Patient acceptability of a new 3.0 ml pre-filled insulin pen. Curr Med Res Opin 2000; 16:125-133.
Comentarios (3)
Laura Serrano
09/12/2019 21:42h
Buen resumen. Me ha parecido que se da a entender que sólo existen viales de insulina regular. Quizá se podría añadir que también existen viales de glargina, lispro, glulisina... para que la información sea más completa. Gracias por vuestro trabajo.
Maria
10/12/2019 15:13h
Hay varios puntos bastantes engañosos y contradictorios, no es oro todo lo que reluce, ni son todas ventajas, pero centrándome en dos:
1. La mayoría de los pacientes diabéticos son tipo 2 y no son insulinodependientes. Si en vez de darle su tto oral habitual una vez ha ingresado, se cambia a insulinoterapia, como viene siendo habitual en el Hospital Regional Universitario, aumentamos el gasto sanitario sí o sí, la insulinoterapia es más cara que la medicación oral y el bolígrafo unidosis más aún, cada uno cuesta unos 50 euros y contiene 100 unidades de insulina, que además contaminarán lo suyo porque el paciente si ingresa 2 o 3 días no consume ni la mitad de esas unidades y como las plumas no son reutilizables de paciente a paciente, todos esos bolis llenos de insulina irán a la basura.
2. Existe mayor riesgo de pinchazo para el profesional sanitario usando el bolígrafo que una jeringa deshechable, ya que las jeringas de insulina deshechables vienen con sistema de reencapuchado anti pinchazo, mientras que el bolígrafo, al estar fabricado en su origen para que sea el propio paciente insulinodependiente quien se inyecte su insulina, no presenta este sistema, la aguja de la pluma no puede reencapucharse una vez utilizada, siempre se deshecha pues es de un solo uso y después el boli (sin aguja) se reencapucha. Por tanto es falso que la seguridad del profesional es mayor si usamos bolígrafos que agujas deshechables con sistema de reencapuchado seguro.
José María
10/12/2019 18:45h
Tachais de información sensacionalista y poco rigurosa a la de profesionales que estamos a pie de cama a diario. Llegaros a ver los cubos de blancos de desecho de medicación, quizás tengais que modificar el artículo.